患者の残された人生の質を高めるには、この基本的ニーズを満たしていく必要かあるが、多種多様な個々の差も多い全てのニーズに対応していくことは、医師と看護婦だけでは無理であり、他の専門分野を持っている他職種の人々とチームを組むことで、患者のニーズを満たしていくことが重要になる。
緩和ケア病棟に必要なメンバーには、医師、看護婦、薬剤師、栄養士、理学療法士、ソーシャルワーカー、カウンセラー、ホスピスコーディネーター、看護助手、訪問看護婦、ボランティアなどがある。これらの関係は、常に対等であり互いに尊敬し、助けられ上手になることで円滑な関係を保ち、患者に一番近い看護婦はキーパーソン的存在で、患者の情報や問題などを提供し、チーム全体で患者をケアしていかなければならない。
症状コントロールについて
ターミナルケアの目指すものは、末期患者がその人らしく生を全うできるように援助することであり、そのために症状コントロールおよびケアが重要となる。
症状コントロールは、患者をよく観察することから始まる。たとえ些細なことでも患者の訴えに真剣に耳を傾け聴くことが重要である。患者の訴え通りにとらえることが大切であり、過小評価しないように注意する。
患者の訴えを聴くと同時に、現病歴、既往歴、生育歴、生活歴、心理的・情緒的傾向や疾病の理解などを詳しく知ることで、患者が何を望み、何を必要としているのかを察することができる。看護婦は患者の訴えを明確に理解しなければならない。
末期患者の90%は痛みを訴えるが、多くの医者は患者の検査や治療には熱心であるが、患者を苦しめている症状の緩和については対症療法とみなしてしまい、症状のコントロールについての教育は不足している。さらに末期患者の痛みや苦しみは、仕方がないこととあきらめてしまっている医療従事者も多い。
しかし、近年、痛みを初めとする様々な症状コントロールの方法は、モルヒネなどの麻薬を中心とした鎮静剤を適切に使用することで、90%以上の癌患者を痛みから解放することができることは立証されているが、麻薬に対する誤解や、偏見、認識不足によって除痛は十分になされていない。癌性疼痛の治療において原則に従って麻薬を使用する限り、問題となるような耐性や依存、中毒や禁断症状は決して発生しないことを医療従事者は銘記する必要がある。
告知の問題
緩和ケア病棟を必要とする患者が増えるなか、いつも問題になるのは告知のことだ。緩和ケア病棟でも告知率は徐々に上がってきているが、100%ではない。日本は昔から悪いことはタブーと考えられているところがあり、受容能力が低いことと、家族が患者の精神状態を現実より過小評価してしまう傾向から、告知反対に至ってしまうことが多い。
しかし、患者に残された人生を決定する権利も家族にはないと思う。ここで大切なことは、告知前に患者と家族の情報収集をしっかりとり、告知による患者のメリット、デメリットを考慮し、告知後の患者と家族の観察を十分に行いケアすることで解決されていくのではないかと思う。
患者・家族のケア
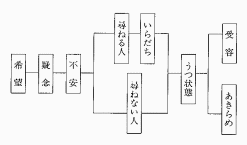
末期患者の心理的プロセスに関しては、キューブラー・ロスの5段階が有名であるが、日本人には必ずしも適当とはいえない。
ほとんどの場合、病名告知がなされずにケアがすすめられていく日本人の心理プロセスは次のとおりである。すべての患者がこれらのプロセスを順に経過するとは限らないが、患者の心理を理解する上で役に立つ。
前ページ 目次へ 次ページ