|
歳をとったら私たちはどのようになるのだろうか?ほとんどの人にとって、老化は加齢とともに起こる生理機能の低下に左右される。失禁、手の震え、もの覚えが悪くなり、理解力、記憶力が衰えてくる。しかしこれは、新しい物事を覚えられないのとは違い、以前に比べて覚えるのが遅くなり、繰り返して覚える必要があるというだけのことである。
また、病気も、若い頃に比べて治りが遅く、骨も脆くなり、齢をとると総じて弱い存在になる。このように多くの人が、老いを弱さや衰えと関連づけるのも無理はない。つまり死の前の段階というイメージなのである。
しかし一方では高齢看は貴重な資産であり、資源でもあるということを忘れがちである。多くの高齢者は、長年にわたって知識を蓄積し、成熟を重ねている。彼らは膨大な量の物質を消化して、心の糧とし、重要なものとそうでないものとをえり分け、若者が身につけていないような物事の関係性や一貫性を体得しているのである。
しかし、若い人たちばかりでなく、高齢者自身もその弱さを緩和することばかりに自らの関心を向けがちで、高齢者という資源を活用することには目が向いていない。つまり、老いは、負担であり、問題であるというマイナスのとらえ方ばかりで、社会の質を上げる資産としてのプラスのとらえ方をしていない。これは、若者だけでなく、高齢者にとっても大きな損失となっている。
医学では、生物学的な弱さについて、きわめてまことしやかな説明を行っている。年齢とともに人体細胞の新陳代謝は次第に緩慢になり、その再生能力は衰えてくる。この過程は、不可逆的なものであり、避けることのできない帰結が死である。
すべての身体的障害は二度と治らないものと見なされ、あらゆる機能障害は永久に続くものと見なされている。かつては活発で、陽気で、家族や社会のことを考え、多くのことに興味をもっていた人間が、しだいに受け身になり、無関心で、不機嫌で、不幸にさえなってしまう。これは、人が生物学的に老いることによる不可避の結果であり、どうしようもないことと考えられている。
高齢者の生物学的な衰えによる弱点は、眼鏡や補聴器、車椅子などの道具によって克服できるが、老化をこのような生物学的、医学的にのみとらえることは、高齢者に残る貴重な資源を無視することにつながり、高齢者の精神的または社会的ニーズを阻むという世間の風潮をも生んでいる。
しかし、老化に対するとらえ方は、生物学的アプローチだけでは不十分であることを示す調査研究がある。孤立した生活(たとえば独房)をおくると、たとえ若者でも、短期記憶の消失や混乱、痴呆症に特徴的な症状が進むことは、50年以上も前の研究で明らかになっている。だがこれらの症状は、孤独から解放されるとともになくなる。このことからも、老化と結び付けられた障害の一部は、必ずしも生物学的なものではなく、むしろ社会的要因によることが明らかになった。つまり、社会環境を変えることにより、改善し得ることなのである。
いうまでもなく、時には高齢者にも同様の要因により同じ症状が起こりうるという可能性が出てきた。その場合、老人性痴呆症と診断するのは間違いで治療も不可能なものではない。反対に、薬や手術ではなく、当の高齢者がおかれている社会環境を変えることで、痴呆症は治せるのである。
さらに詳しい調査により、こうした症状を悪化させる重大な要因は、孤立や孤独自体ではなく、老いの一環として起こる社会的役割の欠如であることがわかってきた。たとえば、労働者としての役割、父親、母親としての役割など、役割をもって生活していると、回りの人たちからなにかを期待され、その役割を満たすと報われ、裏切ると仕打ちを受ける。このように人は役割をもつかぎり、ただ死を待っている年寄りではない。この役割を失ったとさ、人は虚ろになり、多くの人は、この空虚さに対して、痴呆症の症状を呈するようになるのである。また、嫁・姑間の確執も、主婦・母親という役割を守ろうとするための争いで、その結果、姑は老化と依存の徴候を深め、やがて受け身の行動を正当化できる病人という役割を担ぐようにさえなるのである。
デンマークでは高齢者に対する政策立案上の考え方として、こういった高齢者を取り巻く社会環境を変えることに大きな重点をおいている。お年寄りはさまざまな人に会い文化的活動などに参加することで己の役割を担い、その期待にこたえる機会を与えられる共同体の一員となるべきである。もちろん、すべての依存症が社会的要因によるものではないが、この依存症は生物学的要因による依存症とは対照的に、克服し、治し得るものなのである。
デンマークでは高齢者政策として住宅条件、特に住宅へのアクセスや医療、薬局、バス停、商店などの公共サービスへの近さに大きな重点をおいている。近年、地方自治体により、数多くの高齢者用住宅が建てられている。また各種の活性化サービス(アクティベーティングサービス)の提供を行い、高齢者のためのクラブは彼ら自身によって運営されている。クラブは助成金を受けているもの、独立自営のものがあり、文学や外国語を教えたり、ダンス、歌、素人演劇などの文化活動が行われている。また眼鏡、車椅子、補聴器などの技術的支援を提供し、高齢居住者の身体条件に合わせた住宅改造を行っている。
特に重要なのは、ホームヘルパー、ホームナース、物理療法士、職業療法士などの職員の労働である。これらの職員は、掃除や洗濯、血圧の測定といった実際的な日常業務を行うばかりではない。デンマークではこれらの職員を、高齢者が周囲と協力し、その資源を活用するのを手助けできる人たちであると見なしている。たとえばホームヘルパーやナーシングホームのナースはケアを与えるだけでなく、高齢者と近隣社会とをつなぐ連絡要員であり、高齢者に地域社会の生活に貢献するチャンスをもたらしている。65歳の老人にとって、余命は25年ほどであるが、これは0歳児が25歳に、35歳の人が60歳になるのと同じ歳月で、これほどの歳月を単なる死の待合室にすべきではない。つまり、高齢であっても、なお伸ばすことのできる残存資源や能力のいっそうの開花にあてるべきなのである。
老いに対するこのような取り組みを踏まえ、デンマークにおける高齢者ケアの制度について話を進めたい。
デンマークの高齢者ケアは、多くの点で日本と異なっている。日本では高齢者の大半が子どもと同居しているが、デンマークにおける親子同居率は3%以下であり、高齢者のサポートやケアは家族に頼ることは考えられない。これが高齢者福祉の公共部門整備につながっている。
デンマークの制度は、ヨーロッパの大半の国々、特に南ヨーロッパの地中海諸国とも異なっている。日本ほどではないにしてもこれらの国々でも家族への依存がかなり大きくなっている。北欧諸国は、ほとんどの西欧と同様に、自由経済に基づく資本主義国であるが、健康・社会福祉の提供という点に関しては異なっている。特にデンマークでは、国家機関をほかの国々に比べて、より広く活用しており、また異なった活用方法でもある。
具体例として「健康」を取り上げてみよう。北欧諸国では、すべての国民が無料で医療とケアを受けられる公共保健制度が整っている。病院は公共機関により運営され、その経費は100%国民の税金で賄われている。一般開業医は、公に雇用されるか、公共機関との団体協約に基づいた診療を行っている。同様に、公立学校や高等教育も公共団体により無料で提供され、保育所などの機関も低料金で利用できる。無料の医療サービスに加えて、病人や障害者、高齢者のためには、ホームヘルプサービス、ホームナーシング(在宅看護)、宅配給食、デイセンター、電話連絡網、看護ホーム、特別住宅、高齢婦人用アパートなどのさまざまな社会サービスがある。
福祉に対する北欧諸国に共通する考え方は、安全保障や貧困の撲滅、平等の達成などの政治的目標をかなえる手段として、中央集権であるものの、より地域や地方に密着した形で公共機関を積極的に利用することである。
デンマークでは過去20年間に、社会福祉制度全体の機構改革を行ってきた。疾病保険局などの保険機関は廃止され、その機能は地方自治体に移管されている。その結果、高齢者ケアを含むほとんどの社会給付サービスは、あらゆる種類の在宅ケアサービス、ナーシングホーム、その他の機関を含め、275の地方自治体の管轄に委ねられている。保育学校や児童保護、疾病手当、障害者へのサービス、リハビリ、年金の管理運営も同様の傘下に置かれている。これは、「ワンドアシステム」とよばれる窓口が一元化されたシステムで、地域行政のたった1枚のドアを叩くだけで、すべての社会サービスが得られる仕組みになっている。また、保健サービスやプライマリーサービスも病院同様、現在では14の地方自治体により運営されている。
このような公共サービスの仕組みを理解するには、北欧諸国、なかでもデンマークにおける公共部門の地方分権化に着目すべきであろう。デンマークの地方白治体は多大な自治権を有している。また、幅広い枠組みのなかで、どのようにしてサービスを提供し、優先順位をつけていくかを自治体自身が決定する。地方自治体は比較的高率の地方税を課税する権限をもち、デンマークの総税収の70%が地方自治体により管理運営されている。そして、その半分は地方自治体が直接管理しており、中央政府も法律で直接認められたとき以外は、介入する権限はない。このような仕組みにより、公共部門は地域住民に密着し、ガラス張りの行政と住民参加を促している。また、任務遂行にあたっては柔軟に対処する余地を残しており、なにより大切なことは、だれもが、これらすべてのサービスを簡単に受けられることである。
また、サービスの質や効率への配慮も重要である。特にデンマークで70年代に行われた社会改革の背景には、この点への反省が主要な論点としてあった。さまざまなサービスが1つの窓口を通すだけで提供される「ワンドアシステム」もこの考えに基づくもので、地方行政機関が一括して取り扱っている。そして、サービスを行う各種部門が協調し合い、個々のニーズに合わせて包括的にとりまとめたサービスを提供する仕組みになっている。その代表例が、保健機関と社会機関との間での協力である。高齢者ケアにおいて、その調整機関を果たしているのが、「ホームケアユニット」である。このユニットは、地方の社会行政の一部となっており、ホームナース、ホームヘルパー、職業療法士などの専門家グループからスタッフを採用している。スタッフの役割の第1は、ホームヘルプ(在宅支援)、ホームナーシング(在宅看護)などのサービスを、高齢者に直接提供することである。第2の役割は、その他のサービス機関や専門家を照会し、彼らと協力し合うことである。
表1は、施設居住者と在宅支援サービスを受けている高齢者の比率を国別に示したものである。施設居住者(ナーシングホームなど)に住む高齢者のパーセンテージは少数派で、北欧諸国とほかのヨーロッパ諸国ではあまり違いはみられない。しかし、ホームナースやリハビリ用のヘルプなどの在宅支援サービスの比率は北欧諸国がはるかに高く、特にデンマークでは非常に高いパーセンテージを示している。
また、北欧では個々の受給者に与えられるサービス量も多く、デンマークでは65歳以上のお年寄り1人当たりに33人のホームヘルパーがいる。第2位のオランダでは、その数は25人になり、その他のEU諸国でははるかに少なく、ドイツでは、2.4人にすぎない。ナーシングホームでも同様の傾向がみられ、デンマークでは居住者1.3人につき1人の常勤者がつくのに対し、オランダでは2.3人に1人、さらにドイツでは3人に1人となっている。

表1 ヨーロッパ諸国の高齢者向けサービス
この優れた制度がデンマークで発達し始めたのは、1970年以降で、この時代の公営による高齢者サービスの伸びと、女性の労働市場への進出には明らかな相関関係がみられる。
表2からもわかるように、デンマークの専業主婦は1960年に82万9,000人であったが、1987年には20万人に減少している。つまり、既婚女性の労働市場への参入が比較的短期間にみられたわけである。
また、労働人口に占める女性の割合、特に高齢者サービスに従事する女性の数が急増している。これは、単に家で子どもの世話や家事をするだけでなく、女性が自分の受けた教育を活用して、社会参加しようという傾向を示しており、またそれに見合うだけの公的な高齢者ケアのサービス拡大がなされたことを示している。
このように北欧諸国では、高齢者に対するサービスそのものを拡大するのではなく、公共サービスを拡大していったのである。もしこの公共サービスの充実がなければ、高齢者自身が惨めな状況に陥ったであろう。つまり、女性の社会進出に伴って高齢者を取り巻く環境は変化し、社会はその対応を迫られるのである。そして多くの場合、その選択肢は公共サービスを充実させるか、あるいは高齢者に惨めさをもたらすかのどちらかになってしまうわけである。
デンマークでは、子どもと同居している65歳以上の高齢者の割合は3%以下であるが、家族と同居している地中海諸国の高齢者ほど、寂しさを感じていないというのも事実である(表3)。
また、社会サービスや医療サービスが充実していてもコストが高くなるわけではない。デンマークの場合、高齢者サービスのコストは、国内総生産の3%を占めているにすぎない。表4は、公共と民間の各国の保健関連支出を示したものであるが、デンマークにおけるGDPの3%という数字は、豊かなヨーロッパ諸国が保健にあてている公共支出の約半額である。また、各国の保健関連支出によりケアに対するサービスの量や質の違いを反映しており、以下のような所見が引き出せる。
?@公共支出を低く抑えても、必ずしも総支出が少なくなるとは限らず、また国家経済への総負担が少なくなるとは限らない。
?A利用者負担を取り入れた市場メカニズムは、低コストにも、制度の効率アップにもつながらないようである。
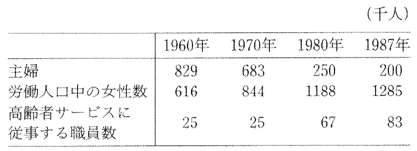
表2 女性の労働参加と高齢者サービスに従事する職員数

表3 EC諸国の「寂しさ」を訴える65歳以上の高齢者の割合
?B無料の医療サービスは、決して過剰支出を招くようなことはない。
?Cデンマークでは、医療制度は全般的に寛大であるにもかかわらず総コストは比較的低く、公共コストでさえ過度に高いものではない。
デンマークとスウェーデンの数字の低さは、ほかより、社会サービスにあてる支出が比較的高く、これらの制度がより高い首尾一貫性を保っていることに多くを負っているものと思われる。これにより、多くの入院や長期入院が回避され、高額な診療費の代わりに、より安価なホームヘルパーが代用されている。しかし、デンマークの高齢者サービスにも今後改良の余地は残されている。
残されている大きな問題は、公共部門における職員の仕事ぶり、職員を取り巻く環境が、高齢者に良質のサービスを提供するほど十分に発達していないことである。これらはいまだに規則に縛られ、官僚的で、老いへの生物学的なアプローチをとりすぎており、高齢者が生活する社会構造の重要性を過小評価している。また、個人の役割やアンデンティティを守ることの大切さも過小評価しており、サービスの質が著しく低下している。
このような現状を変えるには、サービスに携わるプロの集団の多くが、既得の職業上のアイデンティティを捨て、新しい考え方に立つことが必須条件である。従来はサービス従事者が「専門家」になりがちで、それが「患者」との距離を遠くし、コミュニケーションが歪められてきた。公共サービスの質を改善するには、スタッフの技能よりも、サービスが改善されつつあるという満足感が必要である。また、看護よりもむしろ、社会的な役割、期待を高めるような円滑なコミュニケーションと社会構造の創出に、より大きな比重をおくべきである。
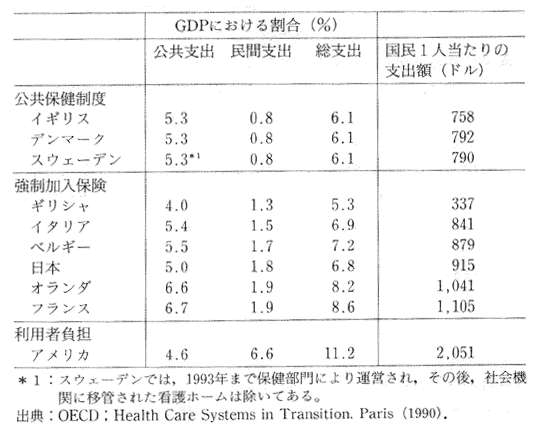
表4 各国の保健関連支出(1987年)
もちろん、約10万人に上る看護ホームのスタッフ、ホームヘルパー、ホームナース、セラピストなどの地域会員や、多数のボランティアの考え方や行動を抜本的に変えるには、多大な努力と時間が必要である。そのためには、地方自治体の各機関が政治的に受け入れなければならない。そして、高齢者自身とその家族の理解と協力が必要である。
これらの改革が、10年、20年後に大きな成果として現れることを希望し、期待している。
|