|
数年前、私は父を亡くした、81歳だった。彼は胸のポケットから藤色のハンカチをのぞかせた白麻の背広を着て、親友の息子の21歳の誕生パーティで最初のワルツを踊り終えたばかりだった。このとき心臓が止まった。海の近くの古いにわとり小屋を終のすみかにしようと建て替え工事を終える寸前だったから、死ぬとは予想していなかった。大がかりな工事だったが、ほとんど自分でやっていた。家の裏に花や野菜を育てる庭もつくっていた。以前船長だった父には、新たな素晴らしい経験であった。この瞬間に自分がこのような終わりを迎えるとは思いもよらなかったにちがいない……最期までほんとうに元気一杯の人だった。
母は4年近くナーシングホームに入っている。最初は股関節骨折、その後大腿骨も骨折した。がんにおかされて、長く車椅子の世話になっている。アルツハイマー病でますますもの忘れがひどくなり、ひとりっ子の私を、ずっと以前亡くなった自分の姉妹と間違えることがよくある。
選ぶことができるのなら、私はもちろん父のように、元気な盛りに死ぬほうがいい。そう望まない人がいるだろうか。しかし、晩年おそらく数年間は、人の世話になって一生を終える人もいる。どうすれば人生の最後を毅然として過ごし、苦しい環境にあってもなお質の高い生活を続けることができるのだろうか。
そのような辛い状況にあり、自宅に住み続けることができないとすれば、長期ケアのための施設、ナーシングホームが人生の末期を過ごす場所になるだろう。そうした施設での価値ある生活の可能性とは何なのだろうか。
これは2つのことに関連すると思う。1つはスタッフの姿勢と仕事のやり方で、これは理念とスタッフの管理方法によって決まる。もう1つは、物理的環境で、その設計や内容によって可能性は広がりも狭まりもする。
今回は、長期ケアのための物理的環境に絞って話を進めたい。その前に、私の論点の基本になる個人と物理的環境との相互関係について少し触れておきたい。
私たちは最初どのようにして物理的環境を「理解」するのだろうか
新しい環境に初めて出会ったとき、私たちは新しく経験することを自分のこれまでの経験や実際に置かれている状況に基づいて理解し、解釈するのが常である。環境や設備の利用の仕方がよくわからない、あるいは何をしてはいけないのかよくわからないとき、つまり物理的環境から受け取るメッセージがわからないとき、不安な気持が生まれる。
では物理的環境のメッセージとは何かを、例を挙げて説明したい。私はスウェーデン人なので、日本ではいつ靴を脱いだり履いたりするべきなのかを、回りの状況から読み取るのが難しい。日本人の方々には回りの状況からすぐに理解できることも、経験のない私には、必ずしも理解できないが、正しく振る舞いたいとの思いは強い。したがって、不安であり、間違えば、恥ずかしくて、狼狽する。
物理的環境は、互いに了解していること、なすべきこと、許されていること、危険なこと、してはいけないこと、などのメッセージを読み取れる相手に絶えず送っている。環境を理解し、これを知ること、周囲にある設備の使い方を知ることは、自信と安心感を持たせる条件である。
長期入院病棟あるいはナーシングホームでは、どのようにして環境の伝えるメッセージを高齢者が理解できるようにしているのだろうか。これらのための環境では、高齢者がそれまで過ごしてきたと思われる環境をどの程度考慮に入れて設計されているだろうか。この問題はすべての施設に共通して重要だが、老人性痴呆症の人たちのための環境では特に重視しなければならない。病気がすすむにつれて、患者は自分の子供時代や若いころの出来事や環境に一層執着するようになるからである。
新しい場所を自分のものにする
私たちは新しい環境を学びとる。同じような環境でこれまでに得た経験を思い出して、その経験をもとに学びとろうとする。例えば新しい家に引っ越すとき、新しい環境に自分の経験上必要だと思うものがあり、回りに自分が使うことができて使ってもよいものがあり、意にかなう社会生活ができるような条件があるなら、すぐに落ち着くことができる。自分の家とは、自分が整え自分で決定し、ごく限られた人しか入れないプライベートな領域なのである。新しい環境に慣れるには時間もエネルギーも必要である。自分の家が、経験したことのないような設計だったり、生活の中心をなす細部が自分にとってなじみのないものであれば、くつろいだ気分を味わうのに骨が折れるかもしれない。年をとるにつれ、一層この問題は深刻になる。
ナーシングホームや長期ケア病棟で落ち着いた、くつろいだ環境を整えるのにはどうすればよいのだろうか。一般にこうした施設での入所期間は非常に長く、何年にもわたることがあり、これは居住性の問題にかかわってくる。
「ナーシングホームや長期ケア病棟の入居者は物事をうまく取り決める能力がなく、大抵のことに手助けが必要だ」という人もいる。その通りかもしれないが、だからといって、整頓された快適な環境を気持ちよいと感じる能力がないということではない。高齢者には助けが必要で、回りにある設備に慣れるのに時間がかかるかもしれないし、自分の私的な空間、ここではプライベートゾーンと呼ぶが、そういった空間を自分の好みにあわせて整えるのにも助けが必要かもしれない。高齢者にも自分で決定する権利があり、その決定を尊重すべきであるというのがスタッフの基本的な姿勢でなくてはならない。入居者にとって人生で最も辛い状況にあるところへもってきて、なすすべもなく理解しにくい環境に住まねばならないということは、一層の重荷である。
「しかし」とまた他の人は言うかもしれない。「大抵の場合、入居者は快適な環境を認識できないほどのひどい状態にある上、スタッフの負担はそれでなくても十分大きい」これに対し私が言えるのは、新しい設計によるナーシングホームも誕生しているではありませんか、ということである。


物理的環境はすべての感覚に影響する
スウェーデン人が家の物理的環境を説明するとき、実際の部屋数と広さ、家具什器の種類、色、材質などについて言う。音環境はどうなっているか、建物の内部の場所によって、どんな音がどんな風に聞こえるか、あるいは部屋の採光は十分で回りのものがよく見え、わかりやすいか、といったことを問題にすることは少ない。部屋によって、あるいは同じ部屋の中でも場所がちがえば臭い、香り、温度に違いがあるかなどを話題にしたのを(もちろん例外的な条件がないとして)聞いたことがない。物理的環境を説明するのに、材質の異なった床の上を歩くときの感触、あるいは木材、布、コンクリート、天然石の表面に触れたときの感じを取り上げることは滅多にない。建物内の雰囲気が殺風景、単調、快適、あるいは刺激があるかについてコメントすることはあっても、それが物理的環境などの要素によるものなのかを分析することはあまりない。
高齢者のための長期ケア施設を考える場合、こうした側面は補助器具用に十分な空間があるかどうかということと同じように重要な要素である。高齢者のための長期ケア環境の企画者、管理者、スタッフは、建築家とともに絶えずこうした問題の検討を続けていかなければならない。こうした協力関係から非常に好ましい結果が生まれた例として、名古屋のナーシングホームがある。


自分の尊厳を保ち価値観を保つこと
我々はすべて1人の人間でなくてはならない。1人の人間であると認められるには、自分を主張しなければならない。そのためには、身繕いをきちんとする必要がある。自分の持ち物や、プライベートゾーンのしつらえで自分らしさを出すこともできる。ドアに表札を出すのも自分のことを知らせる1つの方法であろう。1人の人間として認められることは我々すべてにとって基本的に大切なことであり、同時に、他人の世話に頼っている人や、看護が必要な人にとっても重要である。このことは人間としての高潔さ、尊厳、価値と深く関わりを持つ。
自尊心と幸福であるという気持ちを持ちつづけるためには、誰もが人生のあらゆる時期に、自分が理解できる環境でニーズが満たされ、あるいは必要に応じて助けが得られるような住み方ができる権利がある。尊厳を保ち、その人の大切さが認められるためには、自分の存在を示す権利を与えられるべきである。このことはもちろん長期ケアのもとにある人たちにとっても同様であり、個々のニーズを考慮に入れた物理的環境が必要である。
病院に似た施設における長期ケア
スウェーデンで1950年代に長期ケアのための施設を建設しはじめた当時、設計の基本になる考え方が現在のものと全く異なっていた。病院や病院看護が構想の中心となっていた。こうした施設はその後25年間にどんどん大きくなり、合理化と産業化が進んだ。スウェーデンでは高齢者数の増加を量的問題としてとらえ、この疑問が1つの問題として表面化するのをさけるために解決策を見つけようとしなかった。
スウェーデンにおけるこうした事態の発展を理解する背景知識として、40年前の高齢者に対する姿勢や、その姿勢が今日どう変化しているかを探るのは意味があろう。
1950年代、高齢者は長い人生を生きてきた経験豊富で賢い人たちだが、人生に疲れ、体力も弱っているとみられていた。虚弱で、病気がちで助けが必要だともみられていた。長く、働き通しの生活の手を休め、一切の日常の煩わしさから解放されるべき存在であった。
高齢者が病気をし、ケアを必要とした場合、当時の医療サービス下では患者として扱われた。患者への対応も患者についての知識も今日とは異なっていた。患者はベッドに寝かされて、病棟の決まりや命令に従わねばならず、色々な事柄が患者を無視して決定されていた。自分自身の病気についての説明を受ける権利はなく、あらゆることが患者の頭ごなしに取り決められ、物理的環境もこの観点から設計されていた。
長期ケアの施設では、高齢者にはベッド、ベッドサイドテーブルと小さな衣装戸棚が与えられた。相部屋制なので、大抵は見知らぬ他人と同室である。トイレも共有で、歩行が困難な人には場所が遠すぎたり、わかりにくかった。食堂やデイルームも行きにくい、あるいは見つけにくいことがよくあった。
この種の環境は患者が短期間だけ入所する緊急時のケアには合理的かもしれない。しかし長期病棟の代替としては不十分であり、何カ月も何年も入所している患者にとっては、親しみにくく、退屈な環境であった。長期ケアでは、こういった物理的環境はあまりに合理的すぎて、スタッフにとってすら良い職場環境ではなかった。日常生活のなかで感覚の刺激にもなる大切な要素、例えば食事や衣類の世話などの営みは、すべて施設の中央で管理運営された。食事は調理されたものがお盆にのせて届けられ、寝巻も日常着も施設から支給される。「リハビリテーションが可能」な患者は中央施設に送られ、病室ではできない技術訓練のリハビリテーションを受ける。スタッフは親切で優しくする以外に、患者を激励し、元気づけるために何ができたのだろうか。
こうしておとなしい、寝たきりで、消極的で何事にも助けが必要な高齢者の数が瞬くうちに増加した。床擦れと失禁が大きな問題となり、カテーテルがしばしば使われ、そのため尿路感染症が増えた。トランキライザーや鎮静剤が多く用いられた。このような施設にスタッフを採用するのがますます困難になった。
こういう状況になったのは物理的環境の内容と設計が大きな原因だと私は考える。「合理化」の名の下に、意味のある会合や活動の機会を物理的環境から取り除いてしまっていた。物理的環境によって患者は不必要に障害のある依存者となったのである。退屈であるということの他に物理的環境の設計が良くない場合、高齢者に悪影響を与える要素をあと2つ指摘したい。それは音と聴覚の環境、および明かりと視覚の環境であり、いずれも無視されがちだ。


高齢者にとって優れた聴覚と視覚の環境が大切である
多少とも聴力に問題がある人は、会話で相手の話を聞き取って理解するのにはよい聴覚環境がなければならない。会話のためのよい聴覚環境には2つのことが要求される。1つは約0.5〜0.6秒の反響時間である。反響時間とは、音が発せられて、壁、床、天井にはねかえった後、消えるまでの時間のことである。反響時間が長すぎると、エコーが生じて疲れ、会話が続けられなくなる。2つ目は、雑音が全くないか、あってもごくわずかしかないことである。ここでは例えば、外の車の音、足音や人の声、エアコンの音、ラジオやテレビの音など、会話に関係のない音はすべて雑音に分類される。
私はよく高齢者施設で働く人たちに、一瞬立ち止まって、回りの音に気をつけるようにすすめている。高齢者が寡黙で引っ込み思案になったり、誰も聞いていないのに四六時中大声でしゃべっている場合は、聴力障害と聴覚環境の悪さが重なっているということもあり得る。
音を吸収する大きな面のない部屋では、反響時間が長すぎるのが常で、デイルームにつながる通路などは、人や物が動き回る騒音でいっぱいになる。従来の長期ケア施設はこうした騒音条件のもとにあった。こういう環境に24時間いると、ことに聴力障害のある人はくたびれ、ストレスも多くなるので、ぜひ改善が必要である。
明かりと視力環境についても少しお話ししたい。高齢者は物を見るのに、若い人にくらべより強い明るさが必要だとよく言われる。これは全く(またはほぼ)誤りである。(正常の視力のある)高齢者には、コントラストが強くなければならない。
霧の濃い日に戸外に出たことのある人なら、目が痛くなるほど光線は明るいのに何も見えないことがあるのをご存じだろう。これはコントラストがないためである。我々が見ているのは光線ではなくコントラストであり、あらゆる表面の明るさや色のちがいとして視野に映るのである。コントラストをよりはっきりさせるためには強い光線が必要だがこの光線はぎらぎらしていてはならない。まぶしければ何も見えない。視野にうつる輝度や色彩のちがいが大きすぎると、このようなことが起こる。
若い人はまぶしいということがないので、非常に強いコントラストでも高齢者より平気でいられる。若い人と高齢者の目の一番のちがいは、高齢者はまぶしさに対して敏感である点である。高齢者ははっきりしたコントラストが必要であると同時に強すぎるコントラストに対する機能保護も必要である。視力は本来主観的なものであるから、若い人には満足な状態でも高齢者が照明について苦情を言った場合は気を配らねばならない。
スウェーデンでは1960年代と1970年代に長期ケア施設で天井に蛍光灯を取りつけたが、このことが我々によくわかっていなかったためである。天井に取り付けた蛍光灯は光がうまく拡散しないことが多い。光線をうまく拡散させるのは非常に難しく、蛍光灯は、高齢者にはまぶしすぎることが多い。
高齢者にとって好ましい視覚環境とは、調節ができる、まぶしくない照明である。室内や調度品の色にもはっきりしたコントラストが必要である。光線を適切に配分して、食事をしたり読書をする食卓まわり等のよく見えることが大切な場所を一番明るくする。したがって、読むことが楽になるよう、室内には明るい部分と暗い部分を設け、影にもはっきりした明暗をつけたほうが良い。
物理的環境の雰囲気づくりには照明が非常に重要である。必要に応じて十分な明るさを提供する、調節のきいたまぶしくない照明は、高齢者にとってもスタッフにとっても機能的で快適な視覚環境の前提条件であり、そのためにはニーズや希望にあわせて電灯を適切に配置しなければならない。蛍光灯を天井に設置しただけでは、快適で機能的な照明とはならない。たとえば光度が十分でも、無味乾燥で退屈な照明になってしまい、視力にとっても好ましくない。
視力が弱ってもう字が読めないという高齢者は珍しくないが、照明に問題のあることが少なくない。私はナーシングホームの高齢者10人について小規模な調査をしたことがある。天井の蛍光灯の代わりに壁や床やテーブルに小さい器具照明を使ったところ、3人が本や新聞を読めるようになり、10人全員がこの変更をとても喜んだ。


新しい姿勢がナーシングホームのニーズにつながる
1970年代も半ばになると、スウェーデンの長期ケア施設に対する批判はますます強くなった。高齢者に対する社会の見方も変わりはじめた。1970年代終わりに発表された重要な政府報告が、高齢者のためのサービスやケアの開発の基本となり、正常な状態への復帰、尊厳、安全、参加、意味のある活動、自己決定、包括的なものの見方といった概念が導入された。
これらは長期ケアヘの新たな取り組みのための構想であった。患者の病弱な面だけに重きを置くのではなく、むしろ残っている健康な部分を支え、強化することを目的とした。これは病気や障害をないがしろにするということではなく、治療する場合に、障害があっても、できるだけ精一杯生活できるような方策を探すべきだという意味であって、資質、能力、経験の豊かな全人としての患者をとらえようとする。したがって、患者の病は、厄介な部分であるにしても、全体の一部にすぎないと考える。
こうした構想に支えられた物理的環境では、毎日の生活の質を重要視し、休息と活動、個人の生活とコミュニティーライフとのバランスを自分がとれるようにする。個人の尊厳を保てる場所を確保しようとすれば、当然個室や専用のトイレが必要になる。食事その他の身の回りのことも非常に重要となる。
長期ケアを必要とする高齢者のための施設は、今日では共同の台所、食堂、洗濯場、居室をかこんで小さい個室が8〜10室あることが多い。各個室部分には、衣類や身の回り品を入れる戸棚がついた玄関と、寝室兼居間、トイレ付き浴室、洗面台、シャワーがある。総面積は33〜35平方メートルぐらいだろう。24時間スタッフが常駐している。大型の補助器具が使える大きさでなくてはならない。
寸法や規模が小さすぎると費用が非常に高くつくということに気が付いたのは、ここ10年来のことである。場所が狭いと、スタッフが動きにくく、けがをすることが多くなる。その結果、苦労も増え、病気になったり、定着しなくなる。1人のけがの費用よりもトイレをもう数平方メートル大きくするほうが安くつく。
そういった小規模の施設は、老人性痴呆症の人にも、尊厳を伴った生活を提供することができよう。ご存じの通り、こうした病気の治療法はまだないが、治療法が見つかるまで、高齢者ケアのためのより良い形態を開発していかなければならない。以前の生活環境と家庭環境の両方を考慮したホームで日課として身の回りの雑事を含めると、どのような看護やケアが重症の痴呆症障害の症状を大幅に軽減できるかがわかるようになる。今日のこうした経験のつみかさねによって知識は豊かになる。
今日のため、そして明日のためのプランニング


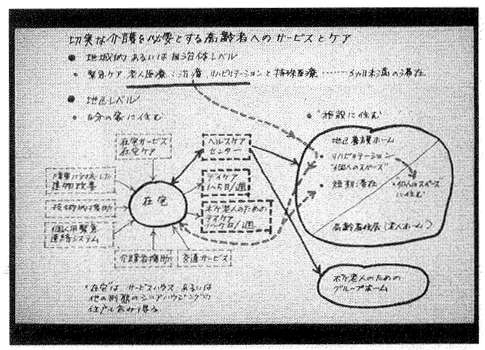
今日のスウェーデンでは、ケアのニーズが変わっても、高齢者は場所を転々とするようなことがあってはならないというのが高齢者のための施設計図の根幹をなしている。自分の住んでいる場所、自宅に住みつづけたまま介護を受けられることが好ましい。ホームサービスやホームケアは一層発達してきているが、夫、妻、あるいは親の介護を担っている身内の人たちはいうに及ばず、自宅にいる人たちにも違った形のサポートのニーズがある。
週1日から7日のデイケアは重要である。老人性痴呆症のためのデイケアは一般の住宅地域に設置したほうがよい。あまり狭すぎない普通のアパートなどはデイケア用として非常に良い環境といえる。身体が不自由な人のためのデイケアは、大型の補助器具を使うことがよくあるので、もっと広い場所が必要である。一般に痴呆症用のデイケアプログラムは身体の不自由な人たちのそれとは異なっている。これら2つのタイプのデイケアを一緒にするのは好ましくないことが経験上わかってきた。
移送サービス、補助器具、警報装置、家庭環境を取り入れること、身内への支援などは、家庭で過ごす高齢者には好ましい環境を整えるためのサービスといえる。
自宅での介護が無理になったり、本人が自宅にいたがらない場合、ナーシングホーム/老人ホームあるいは痴呆症用の集合住宅へ移り、そこで最期まで暮らせるようなシステムが必要である。必要に応じて病院での救急介護あるいは老人科医師による治療を受けることができるが、これは3ヵ月以内に限定したほうがよい。長引くと、入院やそれ以上のナーシングケアが必要になる危険がある。集合住宅あるいはナーシングホーム/老人ホームでも同様にリハビリや投薬を受けられる。
いま私がお話ししていることは、目標であって、スウェーデン全域ですでに行われている活動ではない。しかし、スウェーデン各地で進められており、高齢者のためのサービスやケアはかなりうまく機能している。全般的にみれば、ナーシングホームや老人ホーム、痴呆症のための集合住宅では、ケアの仕事量が非常に多いといえる。現在高齢者ができるだけ長く自宅にとどまるようにしているのは、適切なケアを受けられる施設に空きベッドがないためだという場合もある。改善の努力をしてはいるものの、長期ケア施設でいまだに大病院のような形態のものも残っている。広範なケアを必要とする高齢者向けの小規模なユニットハウスや、痴呆症用の住宅は徐々に広がりつつある。価値、優先順位、財政の変化に伴って、今後どうなっていくかはまだわからないが、かつてのような大規模施設には決して逆戻りしてほしくないと強く願っている。
|